ELECTROCARDIOGRAFIA AVANZADA. MODULO 15
ELECTROCARDIOGRAFIA EN EL INFARTO DEL VENTRICULO DERECHO.
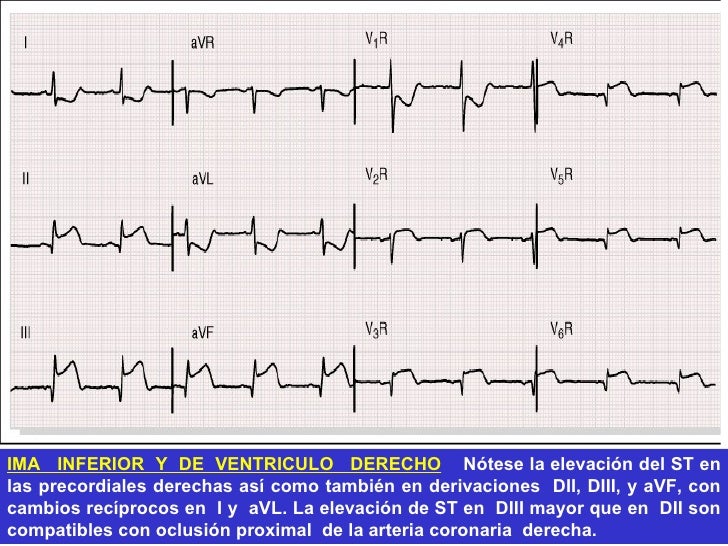
Hace 75 años Saunders describió la tríada
clínica de hipotensión arterial, presión venosa
yugular elevada y campos pulmonares «limpios»
en un paciente con necrosis extensa del ventrículo
derecho (VD) y que involucraba mínimamente
al ventrículo izquierdo (VI) . En la actualidad,
el diagnóstico de infarto agudo ventricular
derecho (IAVD) se obtiene con el registro electrocardiográfico
de las derivaciones unipolares
torácicas derechas. Su reconocimiento clínico
es infravalorado y con frecuencia se subestima
el requerimiento de un tratamiento específico,
así como sus implicaciones pronósticas.
El VD es una cámara en forma de luna creciente;
su masa miocárdica es aproximadamente
un sexto del miocardio ventricular izquierdo;
desarrolla un cuarto del trabajo por latido del
VI, debido a que los valores de la resistencia
vascular pulmonar corresponden a una décima
de la resistencia vascular sistémica Además,
hay interdependencia entre los ventrículos, por
cuanto comparten el tabique interventricular y el
pericardio que los envuelve; el gasto cardiaco
es similar en ambos.
La arteria coronaria derecha aporta predominantemente
flujo sanguíneo al miocardio
ventricular derecho; la arteria del cono irriga el
tracto de salida y las ramas del margen agudo
irrigan la pared posterior ventricular derecha.
Según el patrón coronario dominante, la arteria
descendente posterior puede irrigar en grado
variable la pared posterior del VI.
Por lo general,
la arteria coronaria izquierda aporta poco flujo a
la pared anterior del VD a través de pequeñas
ramas de la arteria descendente anterior.
El flujo al miocardio auricular derecho procede
de pequeñas ramas originadas en la porción
proximal de la coronaria derecha; en ocasiones
puede haber flujo suplementario procedente de
ramas de la circunfleja izquierda.
FISIOPATOLOGÍA
El infarto inferior con extensión del VD ocurre
por la obstrucción de la arteria coronaria derecha,
proximal a las ramas del margen agudo.
En pacientes con patrón coronario izquierdo
dominante, ocasionalmente, la oclusión de la
arteria circunfleja puede producir un infarto
ventricular derecho.
Otra posibilidad, muy poco
frecuente, es la producción de un infarto de la
pared anterior del VD con la obstrucción proximal
de la arteria descendente anterior. Sobre la
base de la extensión anatómica de la necrosis
del miocardio ventricular derecho, Isner y Roberts describieron una clasificación que incluye
4 grados:
- Grado I cuando la necrosis abarca menos del 50% de la pared posterior del VD
- Grado II cuando el infarto afecta a más del 50% de la pared posterior del VD
- Grado III cuando la necrosis afecta a la pared posterior del VD y se extiende a menos del 50% del miocardio de la pared anterolateral
- Grado IV cuando el infarto incluye la pared posterior y más del 50% de la pared anterolateral.
En los 4 grupos de
esta clasificación el miocardio infartado incluye
en mayor o menor grado la porción posterior del
tabique interventricular.
De acuerdo con la clasificación descrita, en
presencia de mayor masa ventricular derecha
con necrosis, las alteraciones hemodinámicas
serán mayores, al igual que los signos de infarto
registrados con métodos de diagnóstico
no invasivo.
Esta clasificación no considera la
extensión del proceso de isquemia o necrosis
al miocardio de la pared auricular derecha, situación
que no es infrecuente en los pacientes
con infarto ventricular derecho, con deterioro
hemodinámico importante y oclusión proximal
de la arteria coronaria derecha.
Existe un grupo de pacientes en el que a
pesar de haber oclusión completa de la arteria
coronaria derecha, los infartos izquierdos
no se acompañan de necrosis y disfunción
ventricular derecha significativa.
Esto se ha
relacionado con diversos factores como:
- Una menor demanda de oxígeno por el miocardio ventricular derecho
- La relación de flujo coronario sistólico/diastólico es mucho mayor en las arterias que prefunden el VD
- Mayor capacidad del VD para lograr la extracción de oxígeno en estados con estrés hemodinámico
- Probable perfusión directa de la cavidad al miocardio ventricular derecho a través de las venas de Tebesio
- Presencia de una circulación coronaria colateral extensa
Al respecto, se ha demostrado
en estudios post mortem que el 75% de las
muestras con necrosis ventricular derecha
tiene más del 75% de obstrucción de la arteria
descendente anterior, lo cual indica que en la
patogenia del infarto ventricular derecho puede
estar involucrada la pérdida de suficiente
circulación coronaria colateral de izquierda a
derecha.
En pacientes con infarto inferior
ventricular izquierdo y el antecedente de angina
de pecho, se ha señalado el papel protector
de la circulación colateral para explicar
la baja incidencia de extensión del infarto al ventrículo derecho
Los pacientes con IAVD tienen disfunción
ventricular derecha sistólica y diastólica. La
disfunción sistólica se expresa por disminución
del gasto cardíaco e hipotensión arterial; la
disfunción diastólica por elevación desproporcionada
de las presiones de llenado del VD,
comparadas con las presiones del VI. La
disminución de la distensibilidad del VD provoca:
- Elevación de la presión auricular derecha
- Incremento en la presión de llenado del VD durante la inspiración (signo de Kussmaul)
- Una morfología «no distensible» en la curva de presión auricular derecha
Los principales
signos clínicos que acompañan al IAVD son:
- Plétora yugular aumentada.
- Falta de disminución de la presión venosa con la inspiración (signo de Kussmaul).
- Hipotensión arterial.
- Bradicardia o bloqueo auriculo-ventricular.
- Insuficiencia tricuspídea.
- Galope ventricular derecho (S3 y S4).
- Pulso paradójico (descenso > 10 mmHg de la presión arterial con la inspiración)
- Choque Cardiogénico.
La presencia de plétora yugular aumentada
y signo de Kussmaul como expresión de IAVD
tiene una elevada sensibilidad (88%) y una
especificidad (100%). En pacientes con infarto
inferior con o sin extensión al ventrículo derecho
no es infrecuente que aparezcan hipotensión
arterial y bradicardia, aparentemente mediadas
por un reflejo cardioinhibidor (Bezold-Jarisch).
Este reflejo cardioinhibidor se ha registrado
después de reperfundir la arteria coronaria
derecha con angioplastia o trombolisis. La
presencia y la severidad de los signos físicos
de IAVD dependen de la magnitud de la
disfunción ventricular derecha y de su dilatación;
un infarto extenso se caracteriza por la aparición
de signos de fallo cardiaco derecho severo,
como hepatomegalia, hígado pulsátil, ascitis
y edema periférico.
ELECTROCARDIOGRAFÍA EN EL
INFARTO DEL VENTRICULO DERECHO
La elevación del segmento S-T > 1 mm en
V3R y V4R es de gran utilidad para establecer
el diagnóstico de IAVD. El supradesnivel
del segmento S-T en V4R fue un signo muy
específico de infarto ventricular derecho en
18 casos con confirmación post mortem; los
supervivientes con dicha alteración electrocardiográfica
tuvieron mayor incidencia de
hipotensión e insuficiencia cardiaca derecha
que los pacientes con infarto inferior circunscrito
al VI.
La elevación del segmento S-T
> 0,5 mm en la derivación V4R es indicativa
de IAVD, con una sensibilidad del 83% y una
especificidad del 77%. Cuando se considera
que la elevación del segmento S-T es > 1
mm, estos porcentajes se incrementan.
La
elevación del segmento S-T en V3R y V4R puede ser transitoria y registrarse sólo en las
primeras 24 ó 48 h de evolución del infarto.
En
las derivaciones DII, DIII, aVF, V3R a V5R, así
como en las abdominales altas MD y ME (hipocondrio derecho y mesogastrio), las
morfologías electrocardiográficas encontradas
fueron QS, Qr o rS, en lugar de RS, Rs o R.
Asimismo, Medrano y De Micheli estudiaron
experimentalmente el infarto de la pared libre anterior
del VD y encontraron una disminución en
el voltaje de la onda R, o complejos QS, en las
derivaciones epicárdicas y torácicas derechas
desde V5R hasta V2 y V3, con signos de lesión
(segmento ST elevado) e isquemia (T negativa primaria) epicárdica.
En relación con el diagnóstico electrocardiográfico
de infarto posterior extendido al VD, en la mayoría de los casos los signos
de necrosis se reconocen en DIII, aVF y desde
V3R o V4R hasta V6R, así como en MD y ME (hipocondrio derecho y mesogastrio).
Se registran complejos QR con R empastada en
los casos con bloqueo derecho proximal o distal (ondas Q de 35-60 ms). Medrano y De Micheli, han realizado descripciones muy útiles
sobre las manifestaciones electrocardiográficas
de los infartos biventriculares. Cabe destacar
que los infartos biventriculares posteriores son
más frecuentes que los anteriores.
Los signos de zona inactivable de la pared
libre del VD se observan con mayor frecuencia
en los infartos biventriculares posteriores, mientras
que en los anteriores son menos evidentes.
En éstos el voltaje del desnivel positivo del segmento
ST es mayor en las unipolares torácicas
derechas que en V2 y V3, lo que hace pensar
en invasión de la cara anterior del VD.
Espero que esta pequeña revisión de los cambios electrocardiográficos del Infarto al VD sea de utilidad.

Comentarios
Publicar un comentario